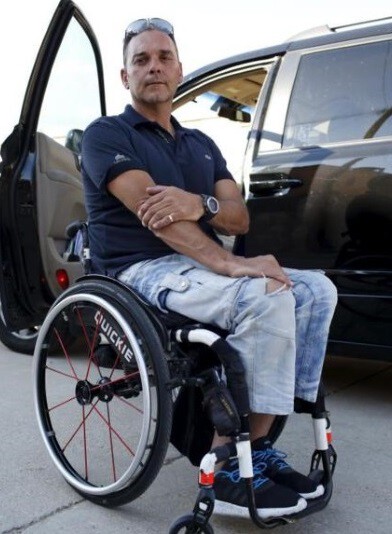
Luis Miguel lleva utilizando silla de ruedas desde los 27 años (hoy tiene 44), cuando un accidente de tráfico le produjo una lesión medular. Como él mismo cuenta, tiene una vida activa: “Cojo el coche entre seis y siete veces al día, para comprar, para llevar a los niños al colegio…”. Con los aproximadamente 350 euros de ayuda que tenemos en la Comunidad de Madrid (vive en Alcalá de Henares), sólo podría acceder a “una silla convencional, como la que se usa en el hospital, sin posibilidad de plegar ni quitar las ruedas. No podría conducir ni llevar la vida que llevo hoy”. Por esta razón, con el apoyo económico de su familia, tiene una que cuesta alrededor de los 4.000 euros. “Está hecha a medida, puedo desmontar las ruedas, plegarla, meterla en el coche (pesa unos siete kilos, frente a los 16-20 de las tradicionales), más cómoda y manejable…”. La adquiere en un establecimiento de ortoprótesis (presentando un código que le facilita su médico especialista) y al cabo de un año “me devuelven esos 350 euros de ayuda (del papeleo se encarga la ortopedia)”. Una operación que se repite cada cuatro años, cada vez que tiene que renovar su compañera de fatigas.
Ahora, el técnico en ortoprótesis que le suele atender le ha explicado que Sanidad aprueba hoy una nueva regulación en el Consejo Interterritorial por la cual van a cambiar algunos aspectos. Según le ha explicado, “ya no podré ni siquiera beneficiarme de esa ayuda. Si quiero una silla mejor que la convencional (con la que pueda continuar con mis rutinas diarias) tendré que pagarla entera”.
Hace aproximadamente tres años, con el objetivo de unificar criterios y sistemas de financiación en todas las comunidades autónomas (por ejemplo, Andalucía y Cataluña financian al 100% los productos ortoprotésicos de su catálogo), el Ministerio de Sanidad inició el diseño de una cartera básica de servicios para toda España (el Real Decreto 1506/2012), con la colaboración, entre otros agentes, de la Federación Española de ortesistas protesistas (Fedop).
“En la mayoría de las regiones, como Cantabria, La Rioja o la Comunidad de Madrid, llevábamos 22 años sin actualizar el catálogo de prótesis”, señala Pablo Pérez, vicepresidente de Fedop. La idea era buena, sin embargo, “sólo se hablaba de precios, no de la utilidad de los productos para el paciente”. Así, el borrador que hoy se hará oficial “deja fuera muchas ortoprótesis del sistema de financiación, por lo que serán los pacientes quienes tendrán que pagarlos de su bolsillo por completo”, subraya Pérez. Ocurre, por ejemplo, con la bota Walker, “que se usa frecuentemente para la inmovilización de fracturas”. A pesar de las alegaciones presentadas por esta federación, “Sanidad ha hecho caso omiso”. EL MUNDO se ha puesto en contacto con el Ministerio de Sanidad, pero éste se ha negado a ofrecer información al respecto.
Es cierto que el nuevo catálogo actualiza las prestaciones y “es más completo en cuanto a definiciones y artículos, pero no contempla todos los productos y, al guiarse exclusivamente por el precio, las calidades son inferiores y eliminan la posibilidad de escoger productos superiores”, continúa el ortesista. Según relata, en otros países europeos, el paciente tiene más libertad para elegir. En Alemania hay un “catálogo de más de 6.000 productos, desde el más caro al más barato y, teniendo en cuenta una serie de criterios y las condiciones de paciente, se decide”. Al fin y al cabo, “no todos van a querer una rodilla electrónica o una silla para hacer deporte”, agrega.
Otro caso es el de Bélgica, donde “todo el mundo tiene derecho a una ayuda y la diferencia respecto al producto escogido la paga el paciente”, ilustra el presidente de Fedop, Luis Gallego. Éste sería el sistema ideal, apuntan los dos expertos: “Que el ministerio de Sanidad permitiera una posibilidad de mejora”, pudiéndose beneficiar de la ayuda establecida y pagando el resto de su bolsillo.”Lo que establece este catálogo es un precio máximo de financiación, basándose en el del fabricante, y todo lo que lo supere queda excluido del servicio público (infravalorando el coste de nuestro trabajo al tomar medidas para hacer un molde, rectificarlo, fabricarlo, adaptarlo, revisarlo…)”, resalta Pérez.
Aparte de esta imposibilidad de mejora, se establecen nuevos plazos de renovación. Por ejemplo, puntualiza Gallego, una prenda que se utiliza para el linfedema (acumulación de líquido que afecta a los brazos y las piernas de las personas que han recibido tratamiento por cáncer) “debe cambiarse, según el fabricante y los estudios clínicos, cada seis meses. Con la nueva regulación, se financiará cada año”. Lo mismo ocurre con las sillas de ruedas, “actualmente, las eléctricas se cambian cada tres años, pero ahora será cada cinco. En cuanto a las manuales, pasará de 18 a 30 meses”.
En este punto, y desde otro prisma, para Carmen Echevarría, directora de la Unidad de Medicina Física y Rehabilitación de Sevilla, a diferencia del anterior catálogo, el nuevo coteja “la posibilidad de realizar arreglos de manera modular y financiados, sin necesidad de cambiar el producto entero”. Sin ir más lejos, los amputados, “una vez acomodan el muñón en la prótesis, prefieren no cambiarla”.
Así como para los ortesistas y protesistas esta nueva regulación perjudica enormemente al paciente, esta especialista considera que “va a permitir un juego más razonable de prestaciones en el marco económico en el que estamos”. Lo importante sería que “se revisara dicho catálogo cada dos o tres años. Llevábamos al menos 20 con el anterior”.
De la misma opinión es el presidente de la Asociación nacional de Lesionados Medulares y Grandes Discapacitados Físicos (Aspaym), Alberto de Pinto, quien además señala los “intereses de muchos intermediarios y empresas en este negocio”. Tal y como argumenta,no es necesario importar productos ortoprotésicos de fuera, que se venderán el doble de caros. En España hay fabricantes, por ejemplo, de sillas ultraligeras, cómodas, que se pliegan y son tan buenas como cualquier otra de 5.000 euros, pero valen la tercera parte”.
Este médico paraplejista afirma, al igual que Pérez y Gallego, que “los lesionados medulares necesitan productos de mejor calidad y que además están al alcance de Sanidad, como los fabricados en España”. La doctora Echevarría recuerda que, más que el precio, en este tipo de productos, hay que valorar su utilidad clínica e intentar “regirse por un principio de mayor cobertura”.
Con la nueva regulación, empeore o no el sistema de prestaciones de los usuarios, hay más perjudicados. El hecho de que exista un precio máximo de financiación también supondrá un duro golpe para los establecimientos de ortoprótesis. Según el presidente de Fedop, “con este sistema, más del 50% de ortopedias cerrará automáticamente y los fabricantes también. Los distribuidores también tendrán sus dificultades, ya que la cartera de básica no incluirá muchos de los productos que proceden de fuera, por su precio”.
Fuente: El Mundo